Poststraße 5, 65817 Eppstein
06198 57 77 00
info@zahnarzt-eppstein.de
Wenn gesunde Zähne ihren Halt verlieren
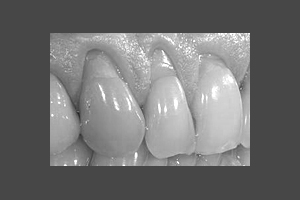
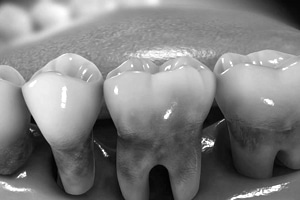
Nicht jeder Zahnfleischrückgang ist auch gleichzeitig eine Parodontitis. Zahnfleisch und Knochen können auch durch andere – nicht entzündliche – Ursachen verdrängt werden, z.B. durch Überlastung beim nächtlichen Pressen der Zähne wie hier im Bild.
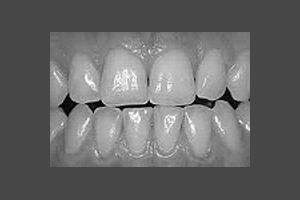
Diese Abbildung zeigt ein jugendliches gesundes Gebiss.
Ein dezenter Rückgang (ca.1/10mm pro Jahr) des Zahnhalteapparates (Zahnfleisch und Knochen) ab ca. dem 25. Lebensjahr ist durchaus normal.
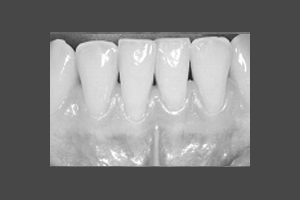
Bei dem Verdacht eines entzündlichen Zahnfleischrückgangs ist ein frühzeitiges Erkennen von großer Bedeutung für eine gute Prognose.
muss Ihr behandelnder Arzt treffen und erläutert Ihnen gerne die Zusammenhänge.
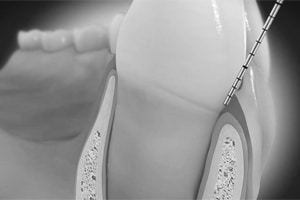
Das gesunde Zahnfleisch umschließt den Zahn an seinem Durchtritt aus dem Knochen mit einer bakteriendichten Manschette. Dies ist eine einmalige Konstruktion in der Natur, weil Knochen äußerst empfindlich auf das Eindringen von Bakterien reagiert.
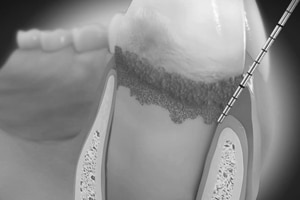
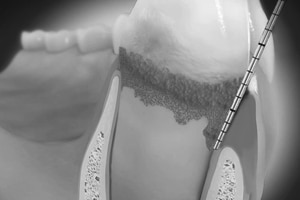
Dadurch können Keime entlang des Zahnes tiefer eindringen und die Entzündung verstärkt sich, es entsteht eine Zahnfleischtasche, die den eingedrungenen Keime Schutz bietet.Ein Teufelskreis kommt in Gang:
eine tiefe Zahnfleischtasche bietet neuen Keimen bessere Überlebensmöglichkeiten > der Knochen zieht sich weiter zurück > die Tasche vertieft sich weiter.
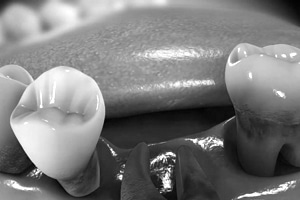
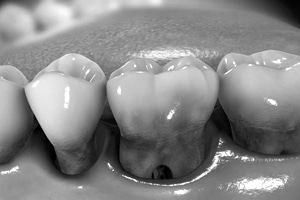
Die Bakterienansammlungen in den Zahnfleischtaschen, ihre Toxine und Zerfallsprodukte provozieren Reaktionen unterschiedlicher Art im gesamten Organismus. Anhand von fünf Beispielen präsentiert uns Prof. Dr. James Deschner vom Universitätsklinikum Bonn “Experimentelle Zahn-, Mund- und Kieferheilkunde” mögliche Wechselwirkungen der Parodontitiskeime:
Das Ziel der Parodontitisbehandlung ist wie beim natürlichen Ablauf (s.o.) die Entfernung der Keime –
aber aber im Gegensatz zur körpereigenen Reaktion natürlich ohne den ganzen Zahn zu entfernen.
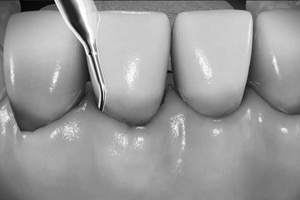
Dazu werden zunächst sämtliche Wurzeloberflächen, die zwar von Zahnfleisch bedeckt, aber nicht (mehr) mit diesem oder dem Knochen verwachsen sind, von den auflagernden Mikroporganismen systematisch gereinigt. Dies geschieht mithilfe von Handinstrumenten, Küretten, Ultraschallscalern der neuesten Generation, die äußerst schonend und angenehm während der Behandlung sind, desinfizierenden Spülungen während der Behandlung, laseraktivierten Desinfektionsverfahren, etc.
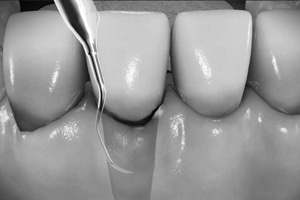
Diese „geschlossene“ Vorgehensweise ohne Mobilisierung des Zahnfleisches stellt sowohl während der Behandlung als auch an den Tagen danach keine gravierende Belastung für den Patienten dar. Der Wundbereich muss nicht mit einer Naht verschlossen werden.
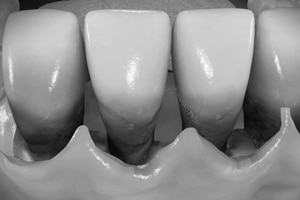
Nach einer angemessenen Wartezeit kann es an vereinzelten, schwer zugänglichen Stellen erforderlich sein, nach behutsamer Mobilisierung des Zahnfleisches die Wurzeloberflächen unter Sicht nachzureinigen. Das wird im Einzelfall immer individuell mit dem Patienten im Vorfeld besprochen.
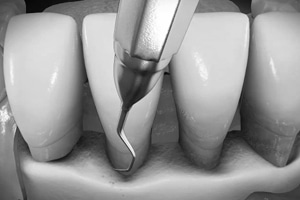
Aber auch wenn eine „offene“ Nachbehandlung unter Mobilisierung des Zahnfleisches erforderlich sein sollte, ist der Verlauf natürlich wesentlich angenehmer, wenn durch die „geschlossene“ Behandlung im Vorfeld der generelle Entzündungsgrad bereits reduziert ist und wenn nicht unnötigerweise sämtliche Zahnfleischtaschen „offen“ behandelt werden.
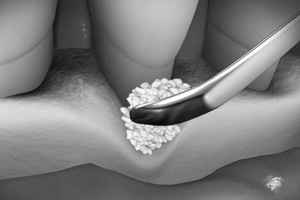
Die „offene“, chirurgische Vorgehensweise ist Grundvoraussetzung, um mit geeigneten Materialien in dafür geeigneten Defekten den Knochen gezielt wiederaufzubauen.
Einschätzung der Prognose

Durch die Bestimmung der aktiven Matrix-Metalloproteinase-8 kann in Relation zum
eine sehr zuverlässige Prognose zum zu erwartenden zukünftigen Verlauf der Erkrankung erstellt werden. Dies ist insbesondere dann wichtig, wenn Versorgungen geplant werden, die erkrankte Zähne mit einbeziehen.
Die aMMP8-Testung gibt uns auch wichtige Informationen bei Implantat-Patienten über deren individuelles Risiko an einer Periimplantitis (eine Zahnfleischentzündung um ein Implantat herum) zu erkranken.